ERİŞKİNLERDE EPİLEPSİ CERRAHİSİNİN STANDARTLARI
Prof. Dr. Ersin Erdoğan
| | Sayfa |
| GİRİŞ | 1 |
| CERRAHİ ADAYLAR | 1 |
| CERRAHİ DEĞERLENDİRME | 2 |
| Klinik değerlendirme | 2 |
| Nöropsikolojik testler | 2 |
| Rutin ve video EEG | 3 |
| Yüksek çözünürlüklü beyin MRG | 3 |
| İleri MRG teknikleri | 4 |
| FDG-PET | 4 |
| İktal SPECT | 4 |
| Konuşma ve dil lokalizasyonu | 5 |
| İnvaziv EEG monitorizasyonu | 5 |
| CERRAHİ TEDAVİ EDİLEBİLİR EPİLEPTİK SENDROMLARI | 5 |
| Mezial temporal lob epilepsisi | 6 |
| Cerrahi teknikler | 6 |
| Etkinlik | 6 |
| Normal beyin MRG’li neokortikal epilepsi | 7 |
| Nöbet lokalizasyonu 7 | 7 |
| Stereoelectroencephalography (SEEG) | 8 |
| Etkinlik | 8 |
| Lezyonel epilepsi | 8 |
| Birincil beyin tümörleri | 9 |
| Vasküler malformasyonlar | 9 |
| Kortikal gelişim malformasyonları | 9 |
| Etkinlik | 10 |
| CERRAHİ KOMPLİKASYONLAR | 10 |
| Bilişsel sekel | 10 |
| Görme alanı defektleri | 11 |
| Psikolojik sekel | 11 |
| Diğer | 11 |
| CERRAHİ SONRASI ANTİEPİLEPTİK İLAÇ YÖNETİMİ | 12 |
| EPİLEPSİ CERRAHİSİNDE GELİŞMELER | 13 |
| ÖZET VE ÖNERİLER | 13 |
GİRİŞ - Epilepsi en sık görülen kronik nörolojik bozukluklardan biridir. Epilepsili hastaların yaklaşık yüzde 20 ile 30 kadarında tıbbi ve sosyal problemlere neden olacak nöbet bozuklukları vardır. Bu tür hastalar kognitif bozukluklar, depresyon, fiziksel travma, epilepsiye bağlı ani ölüm dahil olmak üzere ciddi morbidite ve mortalite nedeniyle artmış risk altındadır. İlaca dirençli epilepsisi olan hastalar için tedavideki amaç tamamen nöbetsiz olmayı sağlamak, tedaviye bağlı yan etkilerin olmaması ve bireysel katılımcı ve üretken bireyler olmasını sağlamaktır.
Birçok hasta tedavinin iki yılında ilaca çok iyi cevap verir. İki antiepileptik ilaca olumlu yanıt vermeyen hastaların kullanılan uygun ilaca rağmen nöbeti varsa ilaca dirençli epilepsi olması muhtemeldir; epilepsi cerrahisi ve diğer tedavi biçimleri için araştırılmalıdır. Cerrahi tedavi ilaca dirençli fokal epilepsisi olan hastalarda önemli bir tedavi yöntemidir ama âtıl tedavi yöntemi olarak kalmıştır.
Epilepsi için yapılan cerrahi işlemler: Epileptojenik korteksin fokal rezeksiyonu (Antero-mezial temporal lob ve diğer fokal kortikal rezeksiyonlar) ya da hastalıklı bir korteksin veya hemisferin bağlantılarını keserek ilişkisini kopartmak (fonksiyonel hemisferektomi, anterior korpus kallozotomi, çoklu subpial kesiler). İkinci verilen prosedürler en sık çocuklarda yapılmaktadır ve bu yazıda ele alınmamıştır. Genel olarak, sadece Epileptojenik odağın olduğu beyin rezeksiyonu yapmak uzun vadeli nöbetsizlik şansı sunmaktadır.
Dirençli fokal epilepsisi olan erişkinlerde cerrahi tedavi olan fokal kortikal rezeksiyon burada daha çok tartışılacaktır.
CERRAHİ ADAYLAR - Fokal kortikal rezeksiyon ilaca dirençli olan hastalarda, fokal epilepsi nöbetleri kontrol edecek fakat hastada nörolojik ya da bilişsel işlev bozukluğu yapmayacaksa uygulanmalıdır.
Nöbet başlangıcı, altta yatan cerrahi patoloji ve nöbet tipi (ya da tipleri) ve lokalizasyonu cerrahi adaylık ve sonuçların belirlenmesi açısından önemlidir. En uygun adaylar MR’da görülen ve nöbet başlangıcı ile aynı yerde lezyonu olan hastalardır. Birlikte uyumlu EEG verileri ile MRG bulguları olması operatif adayları seçme ve cerrahi işlem için strateji belirlemede önemli rol oynamaktadır. Erişkinlerde üç nöbet tipinin rezektif cerrahiden fayda göreceği söylenebilir:
- Epileptojenik bölgenin lokalizasyonu amigdala ve hipokampusu gösterdiği mezial temporal lob epilepsisi olan hastalar etkili cerrahi tedavi için en iyi adaylardır. Birçok yayın ve randomize kontrollü çalışma, ilaca dirençli temporal lob epilepsisi olan hastalar için antiepileptik ilaç tedavisi ile karşılaştırıldığında cerrahi tedavinin üstünlüğünün bariz olduğunu belirtmektedir.
- Düşük dereceli glial tümörü, kavernöz malformasyon veya kortikal gelişim (MCD) malformasyonu gibi fokal yapısal patolojiye bağlı lezyonel epilepsisi olan hastalar da aynı zamanda iyi bir cerrahi aday olabilir. Cerrahi başarıda önemli farklılıklar vardır; örnek, operatif sonuçları fokal kortikal displazi ve MCD’leri olan hastalarda cerrahi başarı belirgin daha azdır.
- İlaca dirençli fokal epilepsisi ve normal beyin MRG’si olan hastalar daha zorludur, ancak bu hastaların bazıları yine de iyi cerrahi adaylarıdır. Bu hastalarda epileptik lokalizasyonu genellikle ek olarak uzun vadeli intrakraniyal EEG monitorizasyonu gerektirmektedir ve ilaveten fonksiyonel ve metabolik beyin görüntüleme yapılmalıdır.
Rezektif cerrahi için aday olmayan hastalar genellikle ikili veya multifokal nöbet başlangıcı, ya da primer jeneralize nöbeti olan ve önemli tıbbi rahatsızlıkları olan hastalardır. Nöbet başlangıç yeri fonksiyonel korteks ile ilişkili olan hastalar cerrahi için uygun olmayabilir.
CERRAHİ DEĞERLENDİRME - Cerrahi değerlendirmenin amaçları epileptojenik zonu belirlemektir; bu bölge, rezeke edilebilir olmalı ama fonksiyonel önemli kortekste olmamalı ki hastada ek defisit oluşmasın. Cerrahi değerlendirmenin standartları aşağıda tartışılmıştır.
Genel olarak, fokal kortikal rezeksiyonun en etkin olduğu durum klinik nöbet semiyolojisi, iktal ve interiktal kafa derisi EEG bulguları ve yapısal MR’ın uyumlu olması halidir. Pozitron emisyon tomografisi (PET), tek foton emisyonlu bilgisayarlı tomografi (SPECT) ve Manyetoensefalografi (MEG) tipik olarak şüpheli durumlarda doğrulayıcı bir rol oynar; bu hastalarda lezyonların birden fazla veya yapısal görüntülemeleri normaldir. Nöropsikolojik testler ve fonksiyonel lokalizasyon teknikleri epileptojenik bölgeyi lokalize etme ve belirlemeye yardımcı olmak için kullanılır, aynı zamanda kontralateral hemisferin bilişsel rezervi tahmin edilerek, örneğin önerilen prosedürün güvenliği preoperative olarak belirlenebilir.
Klinik değerlendirme - Kapsamlı bir değerlendirme ilaca dirençli epilepsisi olan hastalarda gereklidir. Hastalar, epilepside yan dal uzmanlığına ve gerekli multidisipliner kaynaklara sahip, oluşturulmuş bir epilepsi grubu üyesi nörologlara sevk edilmelidir.
Epilepsi cerrahisi için dikkate alınması gereken hastaların tanısal değerlendirme ve nöroşirürji prosedürü yapılabilmesi için genel sağlık durumları iyi olmalıdır. Hikaye, nörolojik muayene ve nöbet semiyolojisi klinik tanıyı doğrulamalıdır. Özellikle birden fazla veya farklı bir nöbet semiyolojisi olan hastalarda birden fazla epileptojenik odak olması endişesi olabilir.
Eşlik eden psikiyatrik hastalık, örneğin, anksiyete ya da depresyon, ilaca dirençli olan hastalarda sıktır ve cerrahi sonrası iyi olmayan nöbet kontrolü ile ilişkili bulunmuştur. Psikiyatrik bozukluk varlığı ameliyata engel değildir, cerrahi öncesi psikiyatrik ve psikososyal değerlendirme postoperatif komplikasyonları azaltmak amacıyla tavsiye edilir.
Birçok epilepsi grubunun vaka tartışma toplantılarında, her hastanın tanı değerlendirmesi yapılıp cerrahi uygunluğu tartışılır, yanı sıra, cerrahi tedavi planı görüşülür, ya da epilepsi cerrahisi öncesinde potansiyel alternatif tedavi seçenekleri gözden geçirilir.
Nöropsikolojik testler - Nöropsikolojik çalışmalar sözlü ya da sözsüz öğrenme ve hafıza defisitlerinin varlığını değerlendirmek için yapılır. Cerrahi öncesi bu çalışmaların yapılma sebebi üç bölümde özetlenebilir:
- Fonksiyonel değişikliklerin lokalize ve lateralize edilmesi yolu ile nöbet başlangıç bölgesinin teşhisine yardımcı olmak,
- Kortikal rezektif cerrahi sonrası olası bellek sonuçlarına ilişkin hastaya bilgi vermek,
- Ameliyat öncesi bilişsel performansının derecesinin belirlenmesini sağlamak ve ameliyat sonrası inceleme ile karşılaştırılmasını sağlamak.
Nöropsikolojik çalışmaların temporal lob epilepsisi olan kişilerde yüksek tanısal değeri olabilir.
Düşük IQ (70’den az) geleneksel olarak temporal lobektomi için rölatif kontrendikasyon olmuştur, çünkü fokal beyin patolojisinden ziyade iki taraflı ve yaygın destrüksiyonu ifade eder. Çalışmalar düşük IQ olan hastalarda postoperatif nöbet remisyon oranlarının düşük olduğunu doğrulamaktadır. Ancak, düşük IQ, cerrahi sonucundan bağımsız bir belirleyici olduğu ve bazı hastaların düşük IQ ile hala epilepsi cerrahisinden yararlanabilir olduğu görülmektedir. Düşük IQ ayrıca ameliyat sonrası bilişsel sekeller için bir risk faktörü olabilir.
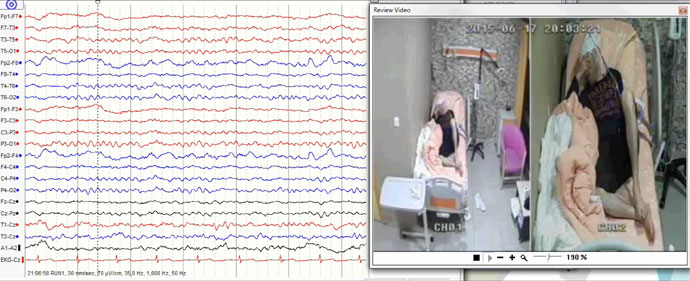
Rutin ve video EEG - Standart aktive prosedürü ile yapılan rutin EEG kaydı ve uzun süreli kafa derisinden kaydedilmiş video-EEG monitorizasyon tetkikleri fokal epilepsili hastalarda nöbet başlangıcını lokalize etmek için gerekli olan tetkiktir. İlave anterior veya inferior kafa derisinden kaydedilmiş EEG elektrotları, genellikle nörofizyolojik tanısal verimi artırmak için yerleştirilir.
İnteriktal ve iktal EEG verileri cerrahi lokalizasyonu için kullanılmaktadır. Bilgisayar destekli video EEG kullanarak epilepsi izleme ünitesinde yatırılan hastaların alışılmış nöbetleri kaydedilmektedir ve iktal semiyoloji ve EEG bulguları arasındaki ilişki değerlendirilmektedir. Peri-iktal nörolojik muayene ilave epileptojenik zonun lokalize ve lateralize olmasını sağlamada yardımcı ek bir fonksiyonel değerlendirme yöntemidir.
Yüksek çözünürlüklü beyin MRG - Cerrahi değerlendirmeye tabi tüm hastalar bir yüksek çözünürlüklü MRG ile optimize edilmiş sekanslar sayesinde hipokampus ve gri-beyaz madde bileşkeleri görülmelidir. MR koronal veya oblik-koronal T1 ve T2 ağırlıklı ve fluid attenuated inversion recovery (FLAIR) sekanslarını içermelidir. Kontrast sonrası T1-ağırlıklı görüntüler MTS’de (mezial temporal skleroz) yararlı değildir, ancak hastaların şüpheli tümörlerinin değerlendirilmesinde veya vasküler anomalilerin bulunmasında etkilidir ve olmalıdır. Yüksek magnetik alan gücü (3 Tesla) MR maksimum duyarlılık nedeniyle tercih edilir.
Hipokampal skleroz ile ilişkili temporal lob epilepsisi olan hastalarda (ayrıca mezial temporal skleroz denir), en yaygın görülen bulgu sinyal yoğunluğunda değişiklik ile hipokampal atrofi olmasıdır, bu da gliosis olduğuna işaret eder. FLAIR sekansları MR sinyal değişikliğindeki duyarlılığını artırmak için kullanılır. Hipokampusun iç yapısındaki kayıp da görülebilir. Mezial temporal lob epilepsisindeki MRI bulgusu hem cerrahi sonrası nöbet prognozunu hem de bilişsel sonucun tahmin edilmesini sağlar. Yüksek çözünürlüklü yapısal MRG tümör veya vasküler malformasyonu olan hastalarda yüksek tanı değerine sahiptir. Vasküler malformasyon genellikle kan ürünleri için iyi ve hassas olan gradient-eko sekansları ile görüntülenebilir.
Fokal kortikal displazi olan hastalarda MRG bulguları belirsiz olabilir; hafif kortikal kalınlaşma, gri-beyaz bileşkede bulanıklık, belirgin derin bir sulkus varlığı, kortikal sinyal yoğunluğu değişimi veya anormal kortikal yapılaşma olarak sayılabilir. İnce kesit 3D hacimsel MRG ve reformat edilen 1,5 mm 3D SPGR sekansları özellikle faydalıdır, normal kortikal içe katlanma ile gerçek anormallikleri birbirinden ayırmak 1.5 mm’den daha kalın kesitlerde zordur. Yüksek alan gücü (örneğin, 3 Tesla) kortikal displazi tespitinde yardımcı olur.
İleri MRG Teknikleri – Nicel (kantitatif) MRG teknikleri görsel denetim üstünde tanısal değeri sınırlıdır ama yararlı prognostik bilgi sağlayabilir. Hipokampal formasyonun MRI tabanlı standart bir protokolü kullanarak hacimsel çalışmaları, mezial temporal skleroz olan hastalarda, objektif hipokampal hacim kaybının derecesini belirlemiş ve sonuçlar benzer yaştaki normal kontrollerle karşılaştırılmıştır. Medikal tedaviye dirençli fokal epilepsisi olan hastalarda hipokampal hacimdeki tek taraflı azalma epileptojenik temporal lobun güvenilir bir göstergesidir. Nöbet başlangıcının kontralateral tarafta olması ya da bilateral hipokampal atrofisi bulunan hastaların temporal lob cerrahisi sonrası olumsuz bilişsel sonuçları yaşama olasılığı daha yüksektir.
FDG-PET - [18F] -2-deoksiglukoz (FDG-PET) PET kullanılarak interiktal serebral glukoz metabolizması ölçümü temporal lob epilepsisi olan hastalarda hassas bir işlevsel beyin görüntüleme tekniğidir.
FDG-PET’de tek taraflı temporal lob hipometabolizması ile güçlü bir korelasyonu olan temporal lob nöbet orijinli hastaların epilepsi cerrahisi sonrasında nöbetsizliği yapısal MRG bulgularından bağımsız olarak tahmin edebilmektedir. FDG-PET nöbet başlangıcı ekstra temporal olan epileptik hastalarda klinik olarak yararlı olabilir. Fokal kortikal displazi olup da MRI’da görülemeyen hastalarda da faydalı olabilmektedir.
FDG-PET ve MR koregistrasyonu preoperatif görüntüleme tanısal verimini artırır ve MRG negatif ve fokal kortikal displazili hastalarında cerrahi sonuçların başarı oranını yükseltir. Bu hastalarda, FDG-PET / MR kortikal hipometabolik bölge gösterir, bu bölge displazi ve nöbet başlangıç bölgesinin göstergesidir. Bu yöntem beyin MRG normal olan hastalarda tip II (Taylor-tipi) fokal kortikal displazinin tespitinde son derece duyarlıdır ve sonucun daha iyi olmasını sağlayabilir.
İktal SPECT - İktal tek foton emisyonlu bilgisayarlı tomografi (SPECT) çalışmaları nöbet sırasında artan serebral kan akımı sayesinde epileptojenik bölgenin lokalize edilmesine yardımcı olmak için kullanılır. İktal enjeksiyon gerektirmesi nedeniyle, lojistik kısıtlamalar sebebiyle tüm kurumlarda teknik olarak mümkün olmasa da invaziv olmayan epilepsi değerlendirmesinde ve sıkıntılı vakalarda epileptik beyin dokusu lokalizasyonu iktal SPECT ile mümkün olabilir. SPECT bulguları da tanı için intrakranial EEG elektrotları yerleştirme stratejisini etkileyebilir.
SPECT çalışmalarında, radyofarmasötik kullanarak serebral kan akımı görüntülemesi yapılır, burada Teknisyum-99m-hexamethylpropylene amin oksim (99mTc-HMPAO) ya da 99mTc-bicisate kullanılır, 30-60 saniye içinde damar içine enjeksiyon ile maksimum alımı ile hızlı ile beyin geçişi sağlanmaktadır. İktal SPECT ile birlikte kayıtlı MRG (SISCOM) için iktal ve interiktal SPECT görüntüleri ve beyin MR üst üste bindirme tekniğidir. SISCOM dirençli epilepsili normal MRG’si olanlarda, multifokal EEG ve MR değişiklikleri olanlarda ya da reoperasyon yapılması planlanan hastalarda kullanılmaktadır. Cerrahi değerlendirmeye tabi tutulan 51 hastalık bir seride, SISCOM yüksek oranda lokalizasyon göstermiştir (39 karşı 88 %).
Vizüel denetim sınırlamaları bazı istatistiksel parametrik haritalama ile üstesinden gelinebilir; fokal hiperperfüzyon olan bölge hem iki taraflı temporal nöbeti olanlarda hem de ekstratemporal epilepsilerde faydalı olmaktadır.
Konuşma ve Dil Lokalizasyonu - Seçilmiş hastalarda, anlamlı korteks, konuşma ve dil fonksiyonu temporal lob ve frontal lob rezeksiyonlarda operatif morbiditeyi en aza indirmek için tanımlanmıştır. Fonksiyonel korteks kritik alanlarını belirlemek için standart bir yöntem intraoperatif kortikal uyarı yapmaktır. Gerekirse, bu operasyon sırasında uyanık hastalara gerçekleştirilebilir ya da subdural elektrotlar implante edilerek uzun-vadeli intrakranial EEG ile ekstraoperatif olarak yapılabilir. Ameliyat öncesi intrakarotid amobarbital uygulaması (ayrıca Wada testi denir) ve fonksiyonel MRI ile dil lokalizasyonu değerlendirmek ve postoperatif oluşabilecek bellek problemlerini tahmin etmek için kullanılır.
- İntracarotid amobarbital invaziv bir işlemdir, cerrahi adayların dil baskın hemisferini belirlemenin yanı sıra temporal lobektomi sonrası postoperatif bellek düşüş riskini değerlendirmek için birçok kez kullanılmıştır. Amobarbital veya başka bir anestezik ajan internal karotid artere enjekte edilir ve beynin o hemisferinin işlevini geçici olarak baskılayarak, dil ve hafıza testleri yapılır. Amobarbital intrakarotid enjeksiyonu sonrasında Nöropsikolojik testler ile, dil ve hafıza fonksiyonu değerlendirilmesi her hemisfer için ayrı ayrı olarak yapılır. Komplikasyonlar yüzde onbir kadar rapor edilirken hastalarda ciddi komplikasyonlar (inme, karotis diseksiyonu, lokalize kanama ve enfeksiyon) yüzde birden daha az meydana gelir. Pentobarbital, etomidat, Methohexital ve propofol gibi diğer anestezik ajanlar amobarbitale alternatif olarak incelenmiştir fakat süreklilik mevcut olmamıştır. Genel olarak, bu ajanlar da iyi tolere edilmiş ve amobarbitale benzer sonuçlar vermiştir. Kritik hastalarda kullanıldığında Etomidat adrenal yetmezliğe sebep olmuştur. Bir çalışmada, propofolün özellikle yaşlı hastalarda yüksek riskli yan etkileri olduğu görülmüştür. Testin standardizasyonun olmaması bir tanı aracı olarak Wada testini sınırlamaktadır.
- Fonksiyonel MR intrahemisferik dil lokalizasyonu yeteneğine sahip olmasının yanı sıra dil süreçlerinin lateralizasyonunu ortaya koyan bir non-invaziv beyin görüntüleme tekniğidir. Birçok epilepsi merkezinde, bu test büyük ölçüde intrakarotid amobarbital testinin yerini almıştır. Fonksiyonel MR’da duyusal ve motor korteksi değerlendirmek için kullanılabilir ve Wada testine alternatif ya da yardımcı olarak yapılabilir ve cerrahi sonrası bilişsel sekel tahminine destek olabilir.
Çeşitli çalışmalar Wada’ya alternatif olarak fonksiyonel MRG’nin geçerliliğini ortaya koymaktadır, aralarında yaklaşık yüzde onbeş genel bir uyumsuzluk oranı bulunmuştur. Bir çalışmada anterior temporal lobektomi sonrasında ölçülen dil sonuçları preoperatif fonksiyonel MRG ve Wada testi karşılaştırılmış, fonksiyonel MRG ile daha başarı sağlanmış ve on hastanın yedisinde dil sonucu doğru tahmin edilmiştir. Bununla birlikte, bazı hastalar halen Fonksiyonel MRI testini tamamlamakta zorluk çekmekte veya yetersiz sonuçlar elde edilmekte ve preoperatif Wada testi gerekmektedir. Birçok Merkez bilişsel gerileme için önemli riski olan hastalarda Wada testleri kullanmaktadırlar (örneğin sol temporal lob epilepsisi ve normal MRG, bilateral hipokampal atrofi, bitemporal nöbetler gibi).
İnvaziv EEG monitorizasyonu - Seçilmiş olgularda invaziv intrakranial EEG monitorizasyonu rezeksiyon öncesi epileptojenik bölgenin lokalizasyonu için gereklidir. İnvaziv EEG monitorizasyonu öncelikle invaziv olmayan tekniklerle nöbet başlangıcı lokalize edilemediği ya da diğer testler ile uyumsuz sonuçlar varsa kullanılır. Mezial temporal lob epilepside intrakranial elektrotların kullanımı zamanla azalmış olmasına rağmen, invaziv EEG monitorizasyon neokortikal fokal epilepsisi ya da normal MRI veya iki taraflı nöbet odakları olan hastalarda sık kullanılmaya devam etmektedir.
CERRAHİ TEDAVİ EDİLEBİLİR EPİLEPTİK SENDROMLARI
Mezial temporal lob epilepsisi - Mezial temporal lob epilepsisi erişkin hastalarda en sık karşılaşılan, cerrahi çaresi olan epileptik sendromdur. Hastalar genellikle fokal auralı/aurasız ya da tonik-klonikli/olmadan kompleks parsiyel nöbetler olarak bilinen bozuk bilişsel nöbetler geçirirler. Temporal lob epilepsisi ile ilişkili en sık görülen patolojik olay hipokampal sklerozdur (mezial temporal skleroz), hipokampusda ağırlıklı olarak CA1 CA3 ve dentat granül hücre katmanını etkileyen nöronal kayıp ve gliosis ile karakterlidir.
Cerrahi teknikler - Mezial temporal epilepsisinde uygulanan en sık cerrahi prosedür, anterior temporal pole, hipokampus ve amigdalanın bir parçasının rezeksiyonu ile yapılır. Anterior temporal rezeksiyonun posterior ne kadar gidileceği görme alan defekti ve dil riskini en aza indirmek için ölçülür (dominant tarafta temporal polden 4,0 4,5 cm ve dominant olmayan tarafta 5,0 5,5 cm). Kortikal rezeksiyon ayrıca ameliyatta elektrokortikografi ile dil haritalama ile yapılıp daha uygun hale getirilebilir, temporal kortekste dil alanları değişebilir.
Selektif amygdalohipokampektomi anterior temporal lobektomiye alternatif olarak yapılmaktadır, temporal lob neokorteksi çıkarılmaz. Nöbet kontrol oranları daha az olabilir selektif yaklaşımda, nörokognitif sonuçlarla ilgili iyi çalışma yapılmamıştır. Diğer minimal invaziv veya noninvaziv yaklaşımlar araştırılmaktadır. Mezial temporal sklerozda radyocerrahinin rolü henüz belli değildir.
Etkinlik - Epileptojenik bölgenin amigdala ve hipokampusla ilişkili olduğu temporal lob epilepsisi olan hastalarda rezektif cerrahi sonuçlarını tıbbi tedavi ile karşılaştırdığımızda son derece iyidir. Bu temporal lob epilepsisi olan 80 hastayı kapsayan randomize, kontrollü bir çalışma ile tıbbi tedavi ile kontrolün kötü olduğu gösterilmiştir. Yaklaşık hastaların dörtte üçü hipokampal skleroz ile uyumlu MRG bulguları varken, yüzde 10 ila 15’inde bu bölgede tümör veya vasküler malformasyonlar vardı ve yaklaşık yüzde 15 gibi hastada normal MR vardı. Hastalar randomize olarak cerrahi veya devam eden antiepileptik ilaç tedavisine ayrıldı. Bir yıl sonra, cerrahi grubundaki hastalarda tedavi anlamlıydı; daha fazla olarak nöbetsizlik izlendi ve kognitif fonksiyonları daha iyiydi (58 karşı yüzde 8). Yaşam kalitesi derecelendirmesinde de cerrahi sonrası grupta daha yüksekti. İkinci randomize kontrollü çalışma erken cerrahinin etkinliğini ilaç tedavisine karşı değerlendirmek için başlatıldı fakat çalışma erkenden durduruldu. İki yıl sonraki izlemde, nöbet remisyonu cerrahi tedaviye atanan 15 hastanın 11'inde meydana gelirken tıbbi tedavi uygulanan 23 hastanın hiçbirinde nöbetsizlik yoktu. Yaşam kalitesi açısından iki tedavi arasındaki fark yoktu ancak, daha sonra cerrahi tedavi uygulanan tıbbi gruptaki 7 hasta takip süresince operasyonun yaşam kalitesi üzerinde önemli bir fayda olduğunu ifade etmiştir. Bu ve diğer gözlemsel çalışmalar, aşağıdaki şartlar mevcutsa mezial temporal lob epilepsisi olanlarda anterior temporal lob rezeksiyonu sonrası nöbetsizlik olma olasılığının yüksek olduğunu ortaya koymuştur:
- MR’da bir fokal beyin lezyonu
- Nöbet kökeni olan temporal lobda tek taraflı mezial temporal skleroz varlığı
- Beyin MRG normal olsa bile, lokalize temporal lob PET anormallik varlığı
- EEG verileri iktal başlangıcı ve interiktal epileptiform deşarjların uyumlu olduğunu gösterirse
- Kısa preoperatif nöbet süresi varsa
Ameliyat sonrası uzun süreli nöbet kontrolünün güçlü belirleyicisi, nöbetsizliğin ameliyat sonrası ilk yılda olmasıdır (özellikle fokal ya da jeneralize nöbetler). Ameliyat sonrasında ilk birkaç yıl içinde EEG'de interiktal epileptiform deşarjların varlığı yaklaşık üç kat daha tekrarlayan nöbet olasılığını gösterir.
Birlikte ele alındığında, hipokampal skleroz gösteren MRG’li hastalara dirençli epilepsi için anterior temporal lobektomi ile, 10 yıl süre ile % 65-70 oranında nöbetsizlik sağlanmaktadır. Hastalarda cerrahi sonrası % 10 ila 15 oranında nöbet olacaktır. Çok iyi seçilen serilerde (yani, pozitif MR bulguları, patolojik olarak kanıtlanmış hipokampal skleroz, uyumlu EEG bulguları,) yüzde 90 gibi yüksek nöbetsizlik oranlarıda bildirilmiştir.
Lokalize temporal lob PET anormalliği ve normal MRG’li hastaların cerrahi sonuçları ile MRG’de tanımlanan tek taraflı hipokampal skleroz olan hastaların sonuçları eşdeğer olabilir. 76 Temporal lob PET hipometabolizma ve normal MRG’li bir seride hastaların yüzde 76’sında nöbetsizlik sağlanmıştır. Mezial temporal lob epilepsisi ve normal beyin MRG, nöbetsizlik oranları anterior temporal lobektomi sonrasında yüzde 50-60 aralığındadır. Birçoğunda en azından % 75 nöbet sıklığında azalma sağlanmıştır (yüzde 70-87). Anterior temporal lobektomi geçiren normal MRG’li 87 hastalı bir seride yüzde 55 olarak tanımlanan mükemmel ameliyat sonucu tespit edilmiştir, ki bunlar ya nöbetsiz veya sadece auraları vardır.
Normal beyin MRG’li neokortikal epilepsi - Neokortikal kökenli (yani, extrahippocampal) fokal nöbetlerin cerrahi tedavisi epileptojenik bölgenin sınırları tam çıkarılamazsa nöbetsizlik sağlanmayacağı için zor olabilir. Ayrıca oradaki fonksiyonel kortekse yakınlığı olduğunda komplikasyonlar artar. Neokortikal epilepsinin klinik bulguları tutulan korteks bölgesine bağlıdır. Fonksiyonel korteksten çıkan nöbetler nöbetin meydana geldiği andaki veya postiktal durumu sırasındaki nörolojik semptomlara dayanarak lokalize edilebilir. Lateral temporal neokortikal nöbetlerde deneyimsel auralar oluşma olasılığı daha yüksektir ve epigastrik auralar ve kontralateral distoni tezahür olasılığı daha azdır.
Frontal lob nöbetler, daha kısa ve daha sık olma eğilimindedir hareketsiz değişen başlangıçlar sonrası olan şiddetli otomatizmalarla karakterlidir. Frontal lob nöbetleri genellikle uyku ile bağlantılıdır. Tipik parietal ve oksipital nöbetler nesnelerin veya görüntülerin görsel halüsinasyonları gibi karmaşık duyusal belirtiler içermektedir.
Bu genel ilkelere rağmen, extrahippocampal fokal nöbetlerin genellikle değişik klinik semiyolojisi vardır ve kafa derisi kaydedilmiş iktal EEG çalışmaları ile lokalize etmek zor olabilir. Buna ek olarak, iktal davranışları nöbetin yayılmasına bağlı olabilir ve gerçek nöbet başlangıç bölgesi ile ilgili küçük bir ipucu sağlayabilir. Bir diğer neokortikal epilepsideki klinik lokalizasyondaki zorluk, birden tonik-klonik olmasıdır, burada klinik fokal nöbet çok kısa ya da gizli olabilir ve epileptojenik fokusu ortaya koymak zordur.
Nöbet lokalizasyonu - Neokortikal epilepsi hastalarında yeterince nöbet lokalizasyonu ve planlı rezeksiyon amacıyla yapılan cerrahi değerlendirmede genellikle fonksiyonel ve metabolik görüntüleme ve uzun-vadeli intrakranial EEG monitorizasyonuna ihtiyaç vardır.
İnvaziv EEG kayıtlarından önce, metabolik görüntüleme yapılarak yapılacak olan invaziv EEG planlaması daha gerçekçi yapılabilir. Neokortikal epilepsisi olan hastalarda PET ve SPECT’in tanısal geçerliliği altta yatan patoloji, epileptojenik bölgenin lokalizasyonu ve özel nörogörüntüleme tetkiklerinin de olduğu çok sayıda faktöre bağlıdır. PET veya SPECT çalışmaları ile MR negatif tek taraflı temporal lob kafa derisi kaydedilmiş nöbet EEG bulguları olan hastalara anterior temporal lob rezeksiyonu yapılabilir. Ekstratemporal nöbetleri ve normal beyin MRG'de hemen hemen her zaman intrakraniyal EEG kayıtları ve fonksiyonel haritalamaya cerrahi lokalizasyon için ihtiyaç duyulmaktadır.
İntrakranial EEG kayıtları için genellikle subdural şerit veya grid elektrotları bir arada içeren elektrotlar ve derinlik elektrotlar gerekmektedir. Lokalizasyonu için beyin görüntüleme kullanarak bir nöroşirürji ekibi tarafından stereotaktik olarak elektrotlar implante edilir. İnvaziv monitorizasyon yapılan 400'den fazla hastanın olduğu iki retrospektif seride komplikasyon oranı yüzde 9 ila 7 olarak bildirmiştir; bu komplikasyonların çoğunluğu intrakraniyal kanama veya enfeksiyondur. Gridlerin kullanımı derin elektrotların kullanımından daha yüksek risk oluşturmaktadır.
Stereoelektroensefalografi (SEEG) - Cerrahi tedavi için düşünülen ilaca dirençli fokal lezyonsuz epilepsili hastaların değerlendirilmesi için artan bir şekilde kullanılan başka bir invaziv tekniktir. SEEG subdural grid kayıtları ile değerlendirilmesi zor epileptik bölgeleri olan kişilerde tercih edilebilir, örneğin insula, sulkuslar derinliğindeki kortikal odaklar ve serebral mezial bölgeler gibi. Fokal kortikal rezeksiyon düşünülen seçilmiş hastalarda, diğer yöntemlerle karşılaştırıldığında etkinlik ve güvenlik anlamında SEEG ile yapılan intrakraniyal EEG kaydının daha iyi olduğu ortaya konulmuştur. Bu yöntemde toplam komplikasyon oranı yüzde 1,3 dür.
Bazı durumlarda, lezyonsuz epilepsisi olup cerrahi değerlendirme için intrakraniyal EEG monitorizasyonu yapılması düşünülen hastalar cerrahi için kötü adaylar olarak değerlendirilir. Yaygın nedenleri şunlardır: Nöbet başlangıcının lokalize edilmesindeki zorluk, multifokal nöbetler, fonksiyonel serebral korteks ile örtüşme veya kronik intrakraniyal EEG kayıtları ile ilişkili morbidite.
Etkinlik - MRI negatif neokortikal epilepsi hastalarına ne kadar ileri preoperative değerlendirme yapılırsa yapılsın hipokampal skleroz veya yapısal bir lezyon nedeniyle olan mezial temporal lob epilepsi hastalarındaki başarı çok daha yüksektir. Ekstratemporal nöbetleri olan hastalar daha az oranda iyi olmaktadırlar.
Neokortikal lezyonsuz epilepsisi olan hastalarda kullanılan cerrahi işlemler topectomy (yani, altta yatan beyaz cevhere kadar korteksin kaldırılması) ve lober ve multilober kortikal rezeksiyonlar olarak sayılabilir. Bu tür girişimlerden sonra nöbetsizlik oranları çoğunlukla küçük serilere dayanan tek merkezli retrospektif çalışma verilerine göre yüzde 30-40 arasında değişir. 285 hastadan oluşan geniş bir retrospektif lezyonsuz epilepsi çalışmasında ilk bir yıllık nüks etme oranı nadir değildi ve 10 yılda en az bir nöbet görülme oranı yüzde 33 kadardır.
Lezyonel epilepsi - Dirençli fokal epilepsisi olan hastaların fokal beyin lezyonları ile epileptojenik bölge arasındaki ilişkiyi kurmak için kapsamlı epilepsi değerlendirmesi gerekir. İlaca dirençli lezyonlu hastalardaki olan patolojik tanılar şunlardır: Düşük dereceli tümörler, kavernöz hemanjiom ve fokal kortikal displazilerdir.
Birincil beyin tümörleri - Birincil beyin tümörü olan hastalarda nöbetlerin insidansı tümör tipi, derecesi ve kortikal lokalizasyonuna bağlıdır. Düşük dereceli olan tümörler, yavaş büyürler çoğu yaygın bir kronik nöbet bozukluğu ile beraberdir. Bunlar, aşağıdaki tümörlerdir: Oligodendrogliom, fibriller astrositom, pilositik astrositom, mikst glioma, ganglioglioma ve Disembriyoplastik nöroepitelyal tümördür (DNET). DNET primer beyin tümörlerine kıyasla kortikal gelişim bozukluğu ile daha yakından ilişkili olan bir patolojidir.
Bütün bu tümörlerin ortak görüntüleme özellikleri, genellikle kortikal bölgeye yakın olması küçük boyutlu, belirgin sınırlı pek az veya hafif çevreleyen bir ödem ve pilositik astrositom dışında çok az veya hiç kontrast tutmamasıdır. 133 hastalık bir seride ekstratemporal epilepsi nedeniyle operasyon yapılmış tümör vakaların oranı yüzde 28 tespit edilmiştir. Bunlar azalan sıklıkta sırasına göre; astrositom, gangliogliom, DNET, glionöronal hamartom, oligodendroglioma ve oligoastrositom olarak sıralanmıştır. Başka çalışmalarda da temporal lob epilepsisi için cerrahi geçiren hastalardaki tümör oranı aynı idi.
Birincil beyin tümörü ve dirençli fokal epilepsi nedeniyle cerrahi tedavi uygulanan hastalarda nöbet sonuçları genellikle çok iyidir. Çoğu birey nöbetsiz ya da hemen hemen nöbetsiz hale gelmiştir. Tümörlerde tam tümör rezeksiyonu hedef olmasına rağmen, fonksiyonel korteks ile ilişkili, örneğin, perirolandik lezyonlarda, postoperatif nörolojik defisiti önlemek için subtotal eksizyon gerekebilir.
Diğer epileptik tümörlü hastalarla karşılaştırıldığında DNET’li hastaların yüksek oranda nöbet nüksü ile ilişkili olduğunu bazı çalışmalar ileri sürmüşlerdir. 29 vakalı benzer bir çalışmada nöbetsizlik oranları dört yıl takipte yüzde 58’den 100’e değişen oranlarda bulundu (medyan yüzde 86). Ameliyat sırasında ortalama yaş 18 idi. Antiepileptik kesilme oranları, bildirilen 12 çalışmada nöbetsiz hastaların yaklaşık yarısında sağlanmıştır. Nöbetsizliğin en iyi belirleyicileri; cerrahi sırasında yaşın genç olması, kısa süreli epilepsi varlığı ve tam rezeksiyondur. Ayrı bir çalışmada 79 hastanın dahil edildiği uzun vadeli takip edilen DNET olgularının nöbetsizlik oranı cerrahi sonrasında 10 yılda yüzde 42 idi.
Vasküler malformasyonlar - Kavernöz ve arteriovenöz malformasyonlar en sık rastlanılan fokal epilepsili hastalarda bulunan vasküler lezyonlardır. Venöz anjiomlar ve telangiektaziler nöbet bozuklukları olan hastalarda rastlantısal şekilde sık olarak bulunur ve genellikle bu lezyonlar epilepsinin etkeni değildir. Nöbetler kavernöz malformasyonun sıkça görülen bir özelliğidir.
Rezeksiyon tipik olarak nöbetin tam kontrolünü veya belirgin iyileşmeyi sağlar. 168 hastalık bir olgu serisinde kavernöz malformasyonlara bağlı semptomatik epilepsisi olan hastaların üçte ikisinde ameliyat sonrası üç yıl nöbetsizlik görüldü. Sonucun iyi olmasını sağlayan belirleyiciler; meziotemporal bölgede olması, büyüklüğü <1,5 cm olması ve sekonder jeneralize nöbetler olmamasıdır. Başka bir çalışmada, supratentoryal kavernöz malformasyon için rezeksiyon cerrahisi yapılan 56 hastanın yüzde 87'si nöbetsizdi.
Kortikal gelişim malformasyonları - Kortikal gelişim malformasyonları (MCD) ilaca dirençli fokal epilepsi için önemli etiyolojik sebeptir. Yaygın ve fokal MCD’ler arasında, fokal kortikal displaziler erişkinlerde en sık görülen cerrahi çaresi olan lezyonlardır. MR kullanılabilirliğinden önce, birçok epilepsiye sebep olan lezyon yalnızca post-mortem muayene sırasında teşhis edilirdi.
Yüksek çözünürlüklü beyin MRG’de dahi, sözde MR-negatif fokal epilepsisi olan bazı hastalarda ameliyat sorasında fokal kortikal displazi tanısı patolojik olarak konulmuştur.
Fokal kortikal displazilerin ekstratemporal yerlerde olması ve fokal nöbetler ile ilişkili olması ve kafa derisi kaydedilmiş EEG ile lokalize etmenin zor olması hali nadir değildir. FDG-PET / MR bu tür hastaların cerrahi değerlendirilmesinde çok yararlı olabilir.
International League Against Epilepsy, fokal kortikal displaziler için üç katmanlı sınıflandırma geliştirdi:
- Fokal kortikal displazi Tip I; neokorteksin radial veya tanjansiyel dislaminasyonunu içerir. Yapılan MRG çalışmaları bu hastalarda normal ya da gri-beyaz cevher bileşkesinde çok ince bulanıklık veya serebral korteksin incelmesini gösterebilir.
- Fokal kortikal displazi Tip II; balon hücreli ya da balon hücresiz dismorfik nöronlar görünür. MRG çalışmaları normal olabilir ya da gri-beyaz cevher bileşkesi bulanıklık gösterebilir, bir FLAIR sinyal yoğunluk değişikliği olabilir, bir transmantle işareti, ya da artmış kortikal kalınlık olabilir. Anormal kortikal giral yapı veya sulkal yapı belirgin olabilir.
- Fokal kortikal displazi Tip III; hipokampal skleroz, tümör veya vasküler lezyonlar gibi dual patoloji ile ilişkilidir.
Önemlisi, MRG’nin tanı verimi spesifik patolojik değişikliklere bağlı olmasıdır. İlaca dirençli fokal epilepsili bir hastada MRG’nin normal olması fokal kortikal displazi tanısını dışlamaz. Dirençli epilepsi ile ilişkili MCD’nin ekstratemporal ve multilober lokalizasyonda olması nadir değildir.
Etkinlik - Epilepsi cerrahisi hastalarında fokal kortikal displazinin diğer lezyonlara (örneğin, tümörler ya da kavernöz malformasyon) göre başarı oranı daha azdır. Hastalarda MRG kullanarak fokal kortikal displazi alanlarını belirleme zorluğu ile ekstratemporal neokortikal lezyonlar ile multilober patoloji varlığı tanı zorluklarındandır.
Bir merkez fokal kortikal displazili 166 hastanın yüzde 57’sinin iki yıl boyunca nöbetsiz olduğunu bildirmiştir.
FDG-PET / MR, Tip II balon hücreli (Taylor-tipi fokal kortikal displazi) fokal kortikal displazili hastalarda cerrahi sonuçlardaki başarıyı artırabilir. Stereo-EEG ve epilepsi cerrahisi uygulanan 23 hastayı içeren ve patolojik olarak kortikal displazi Tip II tanısı konulan bir çalışmada, MRG 13 hastada negatif ve 10’unda belli belirsiz değişiklikler göstermekteydi. FDG-PET / MR 23 hastanın 22’sinde hipometabolik bölge göstermişti. 23 hastanın yirmisi (Yüzde 87) ameliyat sonrası nöbetsiz oldu.
CERRAHİ KOMPLİKASYONLAR - Epilepsi tedavisi için temporal lob rezeksiyonu yapılanlarda morbidite ve mortalite düşüktür. ABD’de hastane veri tabanında, 1988 ve 2003 yılları arasında yapılan anterior temporal lob rezeksiyonu sonrası yüzde 10,8 oranında morbidite bulunurken mortalite olmamıştır.
Bilişsel sekel - Epilepsi cerrahisi bilişsel işlevler için bazı riskler oluşturmaktadır. Sol temporal lob rezeksiyonları sözel bellek azalmasına sebep olurken, sağ taraflı cerrahisi uzamsal bellek ve öğrenme etkilenmesine neden olabilir. 85 hastanın altı yıllık izlem çalışmasında altı yıl içinde seri bilişsel incelemeleri yapılmış, sol temporal lob rezeksiyonu sonrası iki yıl boyunca azalmaya devam etmiş, ama sonraki dört yıl sabit kalmıştır. Sağ temporal lob rezeksiyon sonrası, bilişsel puanları başlangıçta artmış ama ameliyattan sonra ameliyat öncesi taban çizgisine iki yılda dönmüştür. Bir başka kohort çalışmada temporal lob rezeksiyonu sonrasında 2 ila 10 yıl boyunca istikrarlı bilişsel işlev olduğu bildirilmiş. Cerrahi öncesi yüksek yeteneklere sahip hastalar cerrahi öncesi puanları düşük olanlarla kıyasla temporal lobektomi sonrasında bellek düşüşü için daha büyük risk altındadırlar.
En az bir karşılaştırmalı çalışmada, yetişkinlere göre çocukların daha çabuk kayıp bilişsel işlevlerini tama yakın kazandığı ortaya çıktı, bu da muhtemelen daha fazla nöronal plastisiteyi göstermektedir. İleri yaş ve düşük temel sözel IQ da bazı gruplarda risk faktörü olarak tespit edilmiştir.
Ameliyat sonrası kognitif bozukluk olasılığı nöbet kontrolünün yaratacağı potansiyel ile dengeli olması gerekir bu fonksiyonel sonuçlar açısından daha önemli olabilir. 138 hastalık bir çalışmada, nörobilişsel sekel olmasına rağmen sağlıkla ilgili yaşam kalitesi (HRQOL) nöbet remisyonlu tüm hastalarda epilepsi cerrahisi sonrası iyileşme göstermiştir. Ancak, nöbet remisyon olmayan bireylerde, ameliyattan sonra belleki düşüş, azalmış yaşam kalitesi ile ilişkili bulunmuş ama bu komplikasyonun yokluğunda sabit kalmıştır.
112 hastalık non-randomize bir ön çalışmada temporal lobektomi ameliyatı sonrası kognitif rehabilitasyon yapılması kognitif problemlerin bazılarının iyileştirmesinde yararlı olabilir, özellikle de sözel bellekte.
Görme alanı defektleri - Temporal lob cerrahisinin ilave nörolojik sekeli görme alanı bozulmasıdır, genellikle bir üst kadranda sınırlıdır ve sadece bilgisayarlı görme alanı muayenesinde tespit edilebilir. 76 çalışmanın meta-analizinde, fokal epilepsi nedeniyle ameliyat olanların superior quadrantanopsia insidansı yüzde 13 iken inferior quadrantanopsia insidansı ise yüzde 2 olarak tespit edilmiştir. Meyer loop’unun birçok bireysel varyasyonunun olması önceden cerrahi sonrası görme alanında olabilecek defisitin belirlenmesini mevcut beyin görüntüleme yöntemleri mümkün kılmamaktadır. Sınırlı veriler optik radyasyon traktografinin ile ameliyat sırasında intraoperatif MR kullanılmasının riski aza indirmek için yardımcı olabileceğini ifade etmektedir.
Anterior temporal lobektomi uygulanan 105 hastalık bir prospektif olgu serisinde, ameliyat sonrası 16 yeni görme alan defekti oluşmuş, bunlardan 12’si sol taraflı rezeksiyona bağlıydı. Görme alan defekti zaman ile iyileşme gösterir, bu nedenle bir iki yıl sonra yeniden değerlendirilmelidir.
Psikolojik sekel - Psikiyatrik sorunlar, depresyon ve psikososyal uyum zorluğu da dahil olmak üzere epilepsi cerrahisi sonrasında nadir değildir. Risk faktörleri olarak kişisel ya da aile öyküsünde psikiyatrik hastalık varlığı, zayıf bir aile ve psikososyal destek ve belli kişilik özellikleri sayılabilir.
Cerrahi öncesi psikiyatrik değerlendirme ve psikososyal değerlendirme bu komplikasyonları hafifletmek için tavsiye edilir.
Diğer - Diğer nörolojik defisitler (afazi, kranial sinir paralizisi, hemiparezi) yüzde 6 olarak ortaya çıkar ve bunların sadece yarısında kalıcıdır. Epilepsi cerrahisi ile ilişkili ölüm son derece nadir görülür (1/700).
CERRAHİ SONRASI ANTİEPİLEPTİK İLAÇ YÖNETİMİ - Yukarıda tartışıldığı gibi, nöbet kontrolü ameliyat sonrasındaki ilk yıl içinde varsa bu hastalarda daha olumlu uzun vadeli nöbet sonuçları tahmin edilebilir. Bir nüks sonrası oluşabilecek uzun remisyon, cerrahinin hemen ardından tam nöbet remisyonu ile karşılaştırıldığında, sonuç daha kötüdür. Benzer şekilde, bazı hastalardaki remisyon bir süre sonra nüks eder, ancak bu hastalar genellikle tedaviye dirençli olmazlar. Tekrarlayan dirençlilik gelişecek hastalar genellikle ameliyat sonrası birkaç ay içinde kendini gösterir.
Hastalar ve aileleri, anlaşılır şekilde, cerrahi sonrası antiepileptik ilaçların kesileceğini ummaktadırlar. Antiepileptik ilaçların azaltılmasının mantıklı gerekçesi; ilaç etkileşimlerinden kaçınma, doza bağlı yan etkiler ve teratogenez ile ilgilidir. Hastalar sıklıkla ilaçların gereksiz olduğuna inanmaktadır ve ameliyatları "başarılı" geçmiştir; ilaçların istemedikleri bu hastalığı hatırlatmalarından ötürü antiepileptik ilaçları kullanma konusunda istekli değillerdir.
Epilepsi ameliyatı sonrasında antiepileptik ilaçların kesilmesini değerlendiren prospektif, randomize veri bulunmamaktadır. Çocuk ve yetişkin olmak üzere ameliyat sonrası bir ila altı yıl arası takip edilen 611 hastanın olduğu altı retrospektif çalışmanın sonuçları aşağıdaki gibidir:
- Epilepsi cerrahisi sonrası nöbetsiz olan hastalarda antiepileptik ilaçlar kesildikten sonra ortalama nöbet tekrarlama oranı yüzde 34 oldu (hastaların çoğu temporal lob cerrahisi olmuştu).
- Nöbet nüks oranı yıllık takipte, bir ila üç yıl arasında artmıştır.
- Tekrarlayan nöbetleri olan yetişkinlerin yüzde 90'dan fazlası yeniden önceki antiepileptik ilaç tedavisinin başlanması ile kontrol edilmiştir.
- Tekrarlayan nöbetlerin sıklığı postoperatif ilaç kesilmesi için yapılan bekleme süresi ile ilgili değildir.
Bu faktörlere bakılmasına rağmen; (epilepsi süresi, epilepsi başlangıç yaşı ve ameliyat öncesi manyetik rezonans görüntüleme gibi faktörler) antiepileptik ilaçların kesilmesinden sonra nüks riski hiçbir faktöre bağlı değildi. Ancak, bu faktörlerin hangisinin etkili olacağını prospektif, randomize çalışmalarla gösterilebilir.
Epilepsi cerrahi sonrası, antiepileptik ilaç kesilmesi için dikkat edilmesi gereken, hastalar için zorlayıcı nedenleri vardır. Bunlar; antiepileptik ilaç yan etkileri, olası ilaç etkileşimleri, tedavinin maliyeti ve gebeliğe bağlı hususlar olarak sayılabilir. Uygulamada, cerrahi sonrası en az bir yıl süreyle nöbetsiz olmadan, antiepileptik ilaç kesilmesi mümkün değildir. Cerrahi sonrası auraları veya nöbet aktivitesi olan hastalar, iki ila beş yıl boyunca muhtemelen antiepileptik tedavide kalmalıdır.
Postoperatif nöbet olasılığını öngörmek için EEG yapılması ve buna göre ilaç kesilmesi konusunda tartışmalar vardır. İlaç kesilmesi sırasında EEG’de epileptiform aktivitenin varlığı yüksek oranda nöbet aktivitesinin riski ile ilişkilendirilir. Biz genellikle antiepileptik ilaç azaltma ve kesme öncesinde antiepileptik ilaç düzeyi ve EEG yaptırırız. Kesilmeye karar verilince, bir antiepileptik ilaç genellikle birkaç hafta içinde azaltarak kesilir. Uzun ilaç kesim programlarının, örneğin, yıl ya da daha uzun süre, yararlı olduğu gösterilmemiştir.
Hepsi olmasa da antiepileptik ilaç kesimi ile ilişkili nöbet aktivitesine sahip çoğu hasta tıbbi tedavi yeniden başlanması ile tekrar nöbetsiz hale gelir. Cerrahinin amacı, antiepileptik ilaçlı ya da ilaçsız olarak, hastayı nöbetsiz hale getirmektir.
EPİLEPSİ CERRAHİSİNDE GELİŞMELER – Artan büyük bilimsel kanıtlı desteğin ilaca dirençli epilepsisi olan dikkatle seçilmiş hastalarda epilepsi cerrahisinin faydalı olduğunu bağırmasına rağmen epilepsi cerrahisi hala atıl kalmaktadır. Amerika Birleşik Devletlerindeki (ABD) bir çalışma 1990-2008 arasında 6653 rezektif epilepsi cerrahisi yapıldığı ve o tarihten itibaren artış olmadığını göstermiştir. Buna karşılık, benzer bir çalışma, ABD'de çocuklarda epilepsi cerrahisi incelemesi ve epilepsi cerrahisi oranları aşamalı olarak 1997-2009 arasında artmıştır.
Aynı zamanda, hasta popülasyonu değiştiğine dair kanıtlar vardır. Hem anterior temporal lobektomi sayısında hem de anterior temporal rezeksiyon içeren epilepsi cerrahi yüzdesi azalmıştır. En yaygın yapılan epilepsi cerrahisi prosedürünün azalan kullanım nedenleri net değildir. Birçok epilepsi merkezlerde negatif MRI çalışmaları, multifokal nöbetler gibi zor vakaların sayısı artmıştır.
ÖZET VE ÖNERİLER - Cerrahi tedavi, ilaca dirençli fokal nöbetleri olan yetişkin hastalar için etkili fakat iyi kullanılmayan bir tedavi şeklidir.
- İlaca dirençli fokal epilepsili hastalar, kapsamlı tanıyı doğrulayacak, epilepsi sendromunu kategorize edip tüm olası cerrahi alternatifler dahil olmak üzere tedavi seçeneklerini değerlendirecek bir epilepsi cerrahisi merkezine sevk edilmelidir.
- Fokal kortikal rezektif cerrahi ilaca dirençli epilepsisi olan hastalarda alışılmış nöbetlerin bir bölgeden ortaya çıkması durumunda cerrahi sonrasında nörolojik ya da bilişsel işlev bozukluğu olmayacağı düşünülen hallerde yapılmalıdır. En uygun adaylar; MRG ile tanımlanan lezyonların, elektrofizyolojik nöbet başlangıç lokalizasyonu ile ilişkili olanlardır.
- Cerrahi değerlendirmenin amacı tamamen epileptojenik bölgeyi tanımlamak ve kortikal rezeksiyon ile ilişkili operatif morbiditeyi önlemektir. Standart cerrahi değerlendirme bileşenleri; detaylı nörolojik öyküsü ve muayene, nöropsikolojik testler, standart aktive prosedürlerine uygun rutin EEG kayıtları, yatarak uzun vadeli video- EEG monitorizasyonu, yüksek çözünürlüklü beyin MRG ve fonksiyonel ve metabolik görüntüleme için pozitron emisyon tomografisi (PET) ve / veya tek foton emisyon bilgisayarlı tomografi (SPECT) olarak sayılabilir. Ameliyat öncesi dil ve konuşma testleri ve görsel alan incelemeleri de seçilmiş hastalarda uygulanmaktadır.
- Erişkin hastalarda mezial temporal skleroza sekonder epilepsi için yapılan cerrahi tedavi en başarılı tedavi yöntemidir. En sık yapılan cerrahi işlem temporal lobektomi ile birlikte amigdalanın ve hipokampus kısmıyla rezeksiyonudur. En iyi cerrahi adaylar, tek taraflı fokal başlangıçlı nöbetlerin ipsilateral temporal lob ile ilişkili beyin lezyonlarıdır (örneğin, mezial temporal skleroz, tümör veya damar malformasyonu).
- Neokortikal kökenli ve normal beyin MRI taramaları ve fokal nöbetleri olan hastalar da cerrahi aday olabilir ama planlama daha zordur.
- Düşük dereceli primer beyin tümörleri, vasküler malformasyonlar ve kortikal malformasyonlar diğer refrakter fokal epilepsi nedenlerdir. Epileptojenik beyin rezeksiyonu genellikle artmış nöbet kontrolü ile sonuçlanır. Sonuçlar tümör ve vasküler malformasyonlu hastalar için genellikle fokal kortikal displazi hastalardan daha iyidir.
Epilepsi cerrahisinin morbidite ve mortalite oranları uzman epilepsi merkezlerinde yapıldığında düşüktür. Epilepsi cerrahisi ile ilgili en sık görülen yan etkiler, bilişsel bozukluk ve görme alanı defektleridir (hastalar fark etmez, sadece bilgisayarlı görme alanı muayenesi ile bulunur).