Sürekli Eğitim Etkinliği
Hipotalamik hamartomlar hipotalamusta meydana gelen, ilerleyici olmayan konjenital lezyonlardır. Bu lezyonlar genellikle çoklu nöbet tipleri, bilişsel gerileme ve psikiyatrik semptomlarla ortaya çıkan, sekel bırakıcı bir seyir gösterir.
Bu yazı hipotalamik hamartomların değerlendirilmesini, tedavisini ve yönetimini gözden geçirmekte ve bu duruma sahip hastaların tedavisinde profesyoneller arası ekiplerin rollerini açıklamaktadır.
Hedefler:
Hipotalamik hamartomun etiyolojisini tanımlamak.
Hipotalamik hamartomun uygun değerlendirmesini gözden geçirmek.
Hipotalamik hamartom için mevcut yönetim seçeneklerini ana hatlarıyla belirtmek.
Hipotalamik hamartomalı hastalarda bakım koordinasyonunu ve iletişimini geliştirmeye ve sonuçları iyileştirmeye yönelik profesyonel ekip stratejilerini tanımlamak.
Giriş
Hipotalamik hamartomlar fetal gelişim sırasında hipotalamusta oluşan, konjenital, ilerleyici olmayan lezyonlardır (şekil 1). Kitle benzeri lezyonun konumuna bağlı olarak iki anatomik alt tip tanınır. Birinci tip, posterior hipotalamus ve üçüncü ventriküle bağlanan intrahipotalamik lezyondur; mamiller cisimciklerinin yakınında görünürler ve genellikle jelastik nöbetlerle ilişkilidirler. İkinci tür anterior hipotalamus, tüber cinereum veya hipofiz sapı yakınında yer alan ve yalnızca üçüncü ventrikülün tabanına bağlanan parahipotalamik veya saplı lezyondur. Genellikle gonadotropin salgılayan hormon (GnRH) salınımının artmasının neden olduğu erken ergenlik belirtileriyle ilişkilidir.Bu lezyonlar tipik olarak birden fazla nöbet türü, bilişsel gerileme ve psikiyatrik semptomlarla kendini gösteren, sekel bırakıcı bir seyir gösterir.
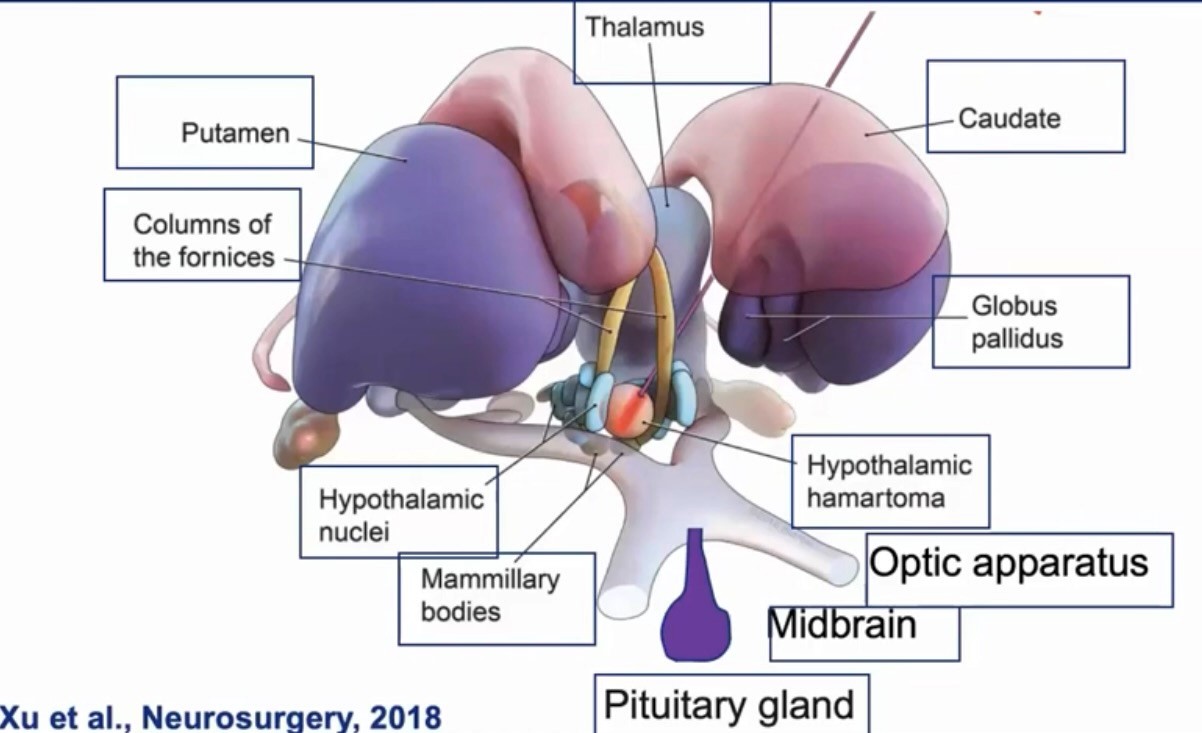
Şekil 1: Hipotalamik hamartomun anatomik özellikleri
Etiyoloji
Hipotalamik hamartomlar, konjenital malformasyonlar veya aile öyküsü ile bağlantısı olmayan sporadik anormallikler olarak ortaya çıkar. Vakaların neredeyse %95'i sporadiktir, ancak vakaların %5'i ellerde, ayaklarda (postaksiyal polidaktili ve sindaktili), gırtlakta (bifid epiglot), anüste ve hipotalamusta dismorfoloji ile ortaya çıkan Pallister-Hall sendromu ile ilişkilidir. Sendrom, sonik kirpi hücre içi yolunda bir transkripsiyon faktörünü eksprese eden GLI3 genindeki bir mutasyonla ilişkilidir. Sporadik hamartomlu hastalar, vakaların %25'e kadarında GLI3'ün somatik mutasyonunu gösterebilir. Hastaların %40'ında somatik mutasyonlar bulunur.
Epidemiyoloji
Hipotalamik hamartom, yaklaşık 100.000 çocukta bir görülen nadir bir durumdur ve erkeklerde hafif bir sıklık sözkonusudur (yaklaşık 1,3 ila 1). Coğrafi tercihi yoktur ve belirli bir etnik grupla ilişkili değildir. Tanımlanmış herhangi bir annesel risk faktörü veya fetal maruziyet tanımlanmamıştır.
Patofizyoloji
Hipotalamik hamartomlar intrinsik epileptogenez nedeniyle jelastik nöbetlere neden olur. Epileptogenezden sorumlu olan moleküler etiyoloji tam olarak bilinmemektedir, ancak bazı çalışmalar bu lezyonlardaki küçük nöronların depolarizasyonlara neden olacak içsel membran kapasitesine sahip olduğu sonucuna varmıştır. (Şekil 2)
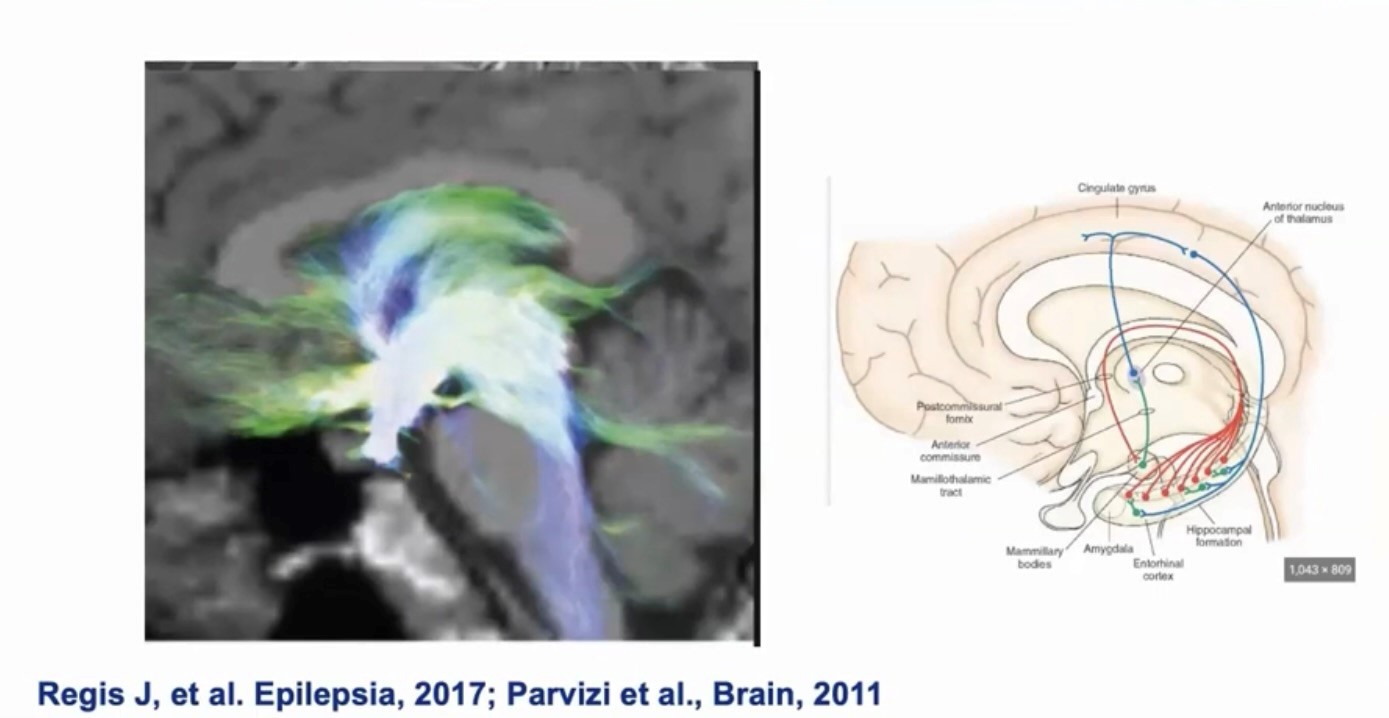
Şekil 2: Hipotalamik hamartomların epileptik yayılmaları
Histopatoloji
Hipotalamik hamartomlar, glia ve büyük nöronlarla karışmış küçük nöron kümelerinden oluşur. Nöronal kümeler geleneksel olarak histopatolojik üzüm konfigürasyonu olarak tanımlanır. Kümeler bu lezyonların epileptogenezinin fonksiyonel birimi olabilir. Düşük çoğalma kapasitesine işaret eden çok düşük Ki-67 seviyelerine
Sahiptirler.
Şikayet ve Bulgular
Hipotalamik hamartomlarda karşılaşılan iki klinik tablo vardır:
1. Epilepsi ve ilgili nörodavranışsal semptomlar
2. santral erken ergenlik
Epilepsili hastalar en sık görülen semptom olarak jelastik nöbetlerle başvururlar ve genellikle bebeklik döneminde başlarlar. İlişkili bulgular, gelişimsel gecikme, bilişsel gerileme ve mamiller cisimlerinin yakınındaki arka hipotalamusa bağlı lezyonlarla ilişkili psikiyatrik semptomlardır. Gelastik nöbetlerle başvuran hastaların neredeyse %40'ında aynı
zamanda erken ergenlik de görülmektedir. Her iki semptom aynı anda ortaya çıktığında, manyetik rezonans görüntülemede (MRI) hem ön hem de arka hipotalamusu içeren daha geniş lezyonlarla ilişkili olma eğilimindedirler.
Gelastik nöbet hipotalamik hamartomlu hastalarda en sık görülen semptomdur ve genellikle ilk nöbet tipidir. Teşhis genellikle, karakteristik olarak bir yaşında başlayan ve sonunda on yaşında ortadan kaybolan gülme nöbetlerinin olağandışı varlığıyla konur. Bu nöbetlerin ortalama süresi yaklaşık 1 ila 30 saniyedir ve en şiddetli durumlarda saatte birden çok kez meydana gelebilir, değişen bilinç kaybıyla ilişkili değildir. Bazı durumlarda başka nöbet türleri de mevcut olabilir. Vakaların neredeyse %75'inde, tonik-klonik nöbetler, Kompleks parsiyel nöbetler, düşme atakları ve atipik devamsızlıklar gibi nöbet alt türleri oldukça problemli olabilir. Bazı hastalarda ağlamayı taklit eden ve dakristik nöbetler adı verilen epizodlar görülür. Çok nadiren hastada hipotalamik hamartoması olmadan jelastik nöbetler görülebilir; burada sebep frontal veya temporal lobdaki bir lezyonlara atfedilmiştir. Hipotalamik hamartomalı ve epilepsili hastalarda bilişsel bozukluklar yaygındır. Vakaların yaklaşık %50'sinde nöropsikolojik testlerde kısa süreli hafızada zorluk, işlem hızı ve zihinsel faaliyette azalma bulunmuştur. Daha fazla antiepileptik ilaç kullanımı, daha büyük hamartom boyutu, nöbet başlangıç yaşının daha genç olması ve nöbet sıklığının daha yüksek olması, daha belirgin bilişsel bozulmaya yatkınlık oluşturan faktörler arasındadır. Karşıt olma-karşı gelme bozukluğu, dikkat eksikliği/hiperaktivite bozukluğu, davranım bozukluğu ve duygudurum bozukluğu gibi davranışsal ve psikiyatrik belirtiler nispeten yaygındır.Hastaların çoğunda yaşamları boyunca kötüleşen belirtilerle karşılaşmaktadırlar.
Hastalar aynı zamanda üçüncü ventrikülün altında saplı görünen, hipotalamusun anterior kısmına yapışan lezyonlarla izole erken puberte ile de başvurabilirler.Erken ergenlik belirtileri kızlarda 8 yaşından, erkeklerde ise dokuz yaşından önce başlıyorsa anlamlıdır. Semptomlar bir yaş kadar erken bir zamanda ortaya çıkabilir. Bunlar boy kısalığı, meme gelişimi, kasık kıllarının varlığı, cinsel üreme organlarının olgunlaşması, sesin kalınlaşması ve sivilcelerden oluşabilir.
Değerlendirme
Kontrastlı ve kontrastsız beyin MR'ı tanı için altın standarttır (Şekil 3). Yanlış tanıyı önlemek için radyologların görüntülemeyi hipotalamik bölgeye odaklamaları konusunda bilgilendirmek önemlidir. Hipotalamik hamartomlar, T1 ağırlıklı görüntülerde hipointensite ve T2 ağırlıklı görüntülerde hiper intensite nedeniyle normal gri maddeden farklılık gösterir. Daha yüksek T2 sinyali daha yüksek glial içerikli ve miyelinli liflerden oluşan periferik subependimal bant ile ilişkilidir. Bu lezyonlar kontrastla kontrastlanmaz. Hipotalamik hamartomlar ayrıca kistlerin, özellikle de araknoid kistlerin varlığıyla da ilişkilendirilebilir. Şu an için, kistlerin lezyonun içsel mi yoksa dışsal mı olduğu açık değildir. Hipotalamik hamartomlar genişlemez. Beyin büyümesiyle birlikte genişlerler; dolayısıyla beyinle karşılaştırıldığında göreceli boyut her zaman aynı olacaktır. Bilgisayarlı beyin tomografisi, interpedinküler ve suprasellar sistern yakınında, genellikle beyin ile izodens olan, kontrast tutmayan küçük bir lezyon gösterir. Bu görüntüleme aracının artık hipotalamik hamartomları tespit etmede yetersiz olduğu düşünülmektedir ve hastaların gereksiz radyasyona daha fazla maruz kalmasına neden olmaktadır.
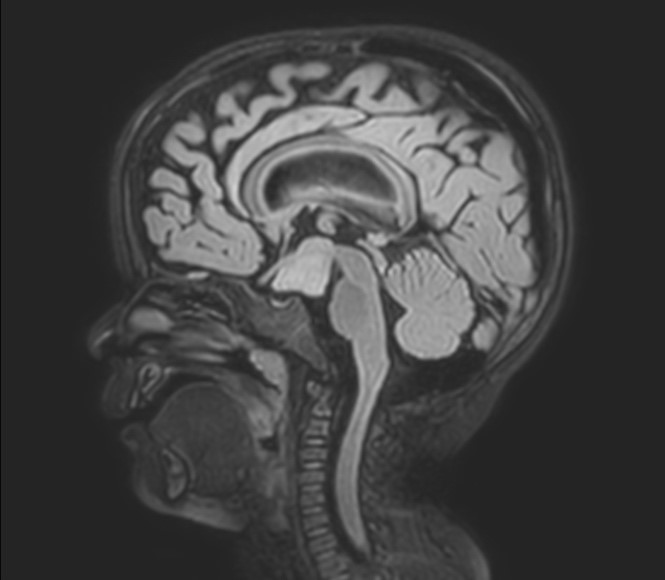
Şekil-3 Grade 4 büyük Hipotalamik Hamartom
Elektroensefalografi (EEG) jelastik nöbetler sırasında genellikle normal görünür, ancak diğer nöbet türleri mevcut olduğunda faydalı olabilir. 24 saatlik sürekli video EEG, hastanın gülme nöbetlerini filme alabilecek ancak jelastik nöbet sırasında herhangi bir elektriksel iktal aktivite göstermeyecektir. İnteriktal ve iktal EEG, diğer nöbet türlerine sahip hastalarda fokal, multifokal veya genel ani artışlar gösterebilir ve tanı için faydalı olabilir. Derinlik elektrot kayıtları jelastik nöbetlerin hipotalamik hamartomlardan kaynaklandığını göstermiştir.
SPECT, jelastik nöbetlerden sonra hamartomda hiperperfüzyon ve interiktal fazda normal perfüzyonu göstermektedir. Manyetik rezonans Spektroskopi, sağlıklı hastaların hipotalamusuyla karşılaştırıldığında hamartomlu hastalarda NAA/Cr oranının azaldığını göstermektedir. Hipotalamik hamartomlarda gliozis artmış ve nöronal konsantrasyon azalmıştır.
Tedavi / Yönetim
En uygun tedaviyi seçmek için her hastanın klinik seyri, semptomları ve lezyonun tam anatomisi gibi kendine özgü koşullarının analiz edilmesi gerekir. Nadir olan Jelastik nöbetler gibi minör klinik belirtiler için, kısa ve seyrek ataklar genellikle defisite yol açmadığından gözlem önerilir. Bazen, kontrolsüz nöbetlerin uzak kortikal bölgelerde
epileptogenezi tetikleyebileceği ikincil epileptogenezi önlemek için ameliyat yapılır.
Antiepileptik İlaçlar
Antiepileptik ilaçlar genellikle jelastik nöbetleri kontrol etmez veya iyileştirmez. Çoğunlukla ilişkili tonik-klonik nöbetlerin, karmaşık kısmi nöbetlerin, düşme ataklarının ve atipik devamsızlıkların kontrolünde kullanılırlar. Hipotalamik hamartomlarla ilişkili nöbetleri azaltmada daha az başarılıdırlar; bu nedenle sıklıkla ameliyat
önerilmektedir.
Gonadotropin Salgılayan Hormon Agonistleri
Erken ergenlik genellikle ilaçlarla başarılı bir şekilde tedavi edilebilir. Löprolid asetat ergenliği tetiklemek için gerekli olan GnRH salınımını engeller. Genellikle ergenliğin baskılanması gereken süre boyunca ayda bir kez kas içinden uygulanır.
Cerrahi
Altın standart tedavi hamartomun açık cerrahi rezeksiyonudur. Nöbetlerin durdurulmasında en iyi sonucu sağlar ve nörobilişsel, davranışsal ve psikiyatrik semptomları durdurur. Beyin cerrahı her vaka için ideal cerrahi yaklaşımı seçebilir. hamartomun boyutuna, hipotalamusla anatomik ilişkisine, çevredeki nörovasküler yapılara, yaşa ve belirli bir prosedürle ilgili deneyime bağlı olarak değişir. En yaygın tedavi türü kraniyotomi ile rezeksiyondur.
Transkallozal interforniksiyel rezeksiyon, pterional rezeksiyon, transtemporal transkoroidal rezeksiyon veya geniş lezyonlar için kombine rezeksiyon gibi çeşitli yaklaşımlar kullanılabilir. Hipotalamik bölgeye doğrudan erişim sağlarlar; bununla birlikte çalışma alanının internal karotid, optik sinir, kiazma, forniksler, internal serebral damarlar ve infundibulum tarafından çevrelenen dar bir koridoru nedeniyle sınırlamaları vardır ve dolayısıyla üçüncü ventriküle erişimi kısıtlar. Transkallozal-interforniksiyel yaklaşım intraventriküler hamartomlar için ideal erişimi sağlar ve birçok beyin cerrahının tercih ettiği yaklaşımdır.
Transventriküler endoskopik rezeksiyon da kullanılabilir. Hamartomun sınırlarını belirlemek ve hipotalamus ve mamiller cisimciklerinden ayırmak genellikle zordur, ancak çıkarılması nöbet sıklığında %90'dan fazla bir azalma sağlar.
Gamma Knife radyocerrahisi (GKR)
GKR, lezyona zarar veren, invazif olmayan bir radyocerrahi tekniğidir. Takip MR'larında lezyon nekrozu görülmemesi nedeniyle nöbet kontrolünün kesin mekanizması belirlenememiştir. Bu bulgu, azalmış vasküler besleme ve gliosis ile birlikte nöromodülatör bir olayın sorumlu olabileceğini düşündürmektedir. Nöroendokrin eksikliklere
neden olmadan rezeke edilmesi zor lezyonları tedavi etmek için mükemmel bir araç olarak hizmet eder. Terapötik etki genellikle 6 ila 18 ay sürer, ancak bazen 3 yıla kadar sürebilir. GKR, tedavi edilen hastaların %40'ında nöbetsizlik sağlar ve küçük ve orta büyüklükteki lezyonların tedavisinde iyi bir alternatif sunar.
Stereotaktik Termoablasyon
Lezyon, dokuya zarar vermek ve nöbet oluşturma yeteneğini önlemek için yaklaşık 60°C'ye ısıtılır. Tedavi anında sonuç verir. Daha büyük lezyonların tüm lezyonu tedavi etmek için birkaç seansa ihtiyacı vardır.
Radyofrekans termoablasyonu: hastaların %71'ine kadar nöbet kontrolü (üçte biri birden fazla tedavi gerektirir).
Açık cerrahi tedavilere yanıt vermeyen vakaların tedavisinde mükemmel bir alternatif sunar.
Lazer aracılı ablasyon: gerçek zamanlı MR termografisini kullanarak lezyonu ısıtın. Vakaların yaklaşık %60'ında nöbet kontrolü sağlayabilir.
Ayırıcı tanı
Hipotalamik hamartomlarla aynı bölgede ortaya çıkan tümörler, kraniyofarenjiyom, astrositom, optik glioma ve menenjiyom gibi temel ayırıcı tanı olacaktır. Bu lezyonlar jelastik nöbetlere neden olmaz; ancak erken ergenliğe yol açabilen nöroendokrin eksen bozulmasıyla ilişkilendirilebilirler.
Prognoz
Cerrahi, potansiyel olarak nöbet sıklığında %90 oranında bir azalma sağlayabilir.
GKR %40 oranında nöbetsizlik sağlar.
Radyofrekans termoablasyonu hastaların %71'ine kadar nöbet kontrolü sağlar.
Lazer aracılı termoablasyon, hastaların %67'sinde nöbet kontrolü sağlar.
Leuprolide asetat, yeterli yaşa kadar erken ergenliği engeller, daha sonra askıya alınır.
Antiepileptik ilaçlar genellikle jelastik nöbetleri kontrol etmez veya iyileştirmez ve diğer nöbet türlerini kontrol etmede daha az başarılıdır. Daha fazla sayıda antiepileptik ilaç kullanımı, daha büyük hamartom boyutu, daha genç nöbet başlangıç yaşı ve
daha yüksek nöbet sıklığı, daha fazla bilişsel bozulmaya zemin hazırlar.
Komplikasyonlar
Hipotalamik hamartomlar sistemik komplikasyonlara yol açabilir:
Çoklu sakatlayıcı nöbet türleri (tonik-klonik nöbetler, karmaşık kısmi nöbetler, düşme atakları)
Bilişsel düşüş
Psikiyatrik belirtiler (karşı gelme bozukluğu, dikkat eksikliği/hiperaktivite bozukluğu, davranım bozukluğu veduygudurum bozukluğu)
Gelişimsel gecikme
Kısa süreli hafıza
Azaltılmış işlem hızı
Azalan zihinsel fonksiyon
Kısa boy
Akne
Tedavi yöntemleri komplikasyonlara yol açabilir:
Cerrahi - diyabet insipidus, menenjit, iskemik felç, enfeksiyon, kanama, kısa süreli hafıza eksikliği
SRS - yavaş bir tedavi yanıtı sağlar; bu nedenle hasta 3 yıla kadar kalıcı nöbet risklerine maruz kalır
Termoablasyon - nörovasküler yapılarda hasar, sıcaklık kontrol sorunları, hiperfaji, hiponatremi, Horner
sendromu, amnezi
İnvaziv tedaviler nöbet önleme için en mükemmel seçeneği sunar ve şiddetle tavsiye edilir.
Hipotalamik hamartomlar iyi huylu lezyonlardır ve herhangi bir potansiyel kötü huylu dönüşüm veya metastaz endişesinden kaçınmak için ebeveynler bilgilendirilmelidir. Ergenlik tipik olarak GnRH agonistlerinin kullanımından sonra bile meydana gelecektir ve çocuklar cerrahi veya ablatif prosedürlerden sonra normal şekilde gelişecektir. Herhangi bir tedavi yöntemi başarısız olursa, hastalar sakatlayıcı nöbetler geçirmeye, nörobilişsel davranışlarda azalmaya ve ilerleyici nöropsikolojik zorluklara devam edeceklerdir; bu nedenle tedavi yöntemlerinin bir kombinasyonu denenmelidir.